Digitales Röntgen: Infos für Arzt und Patient
Inhaltsverzeichnis
- Definition: Was ist digitales Röntgen?
- Wann wird eine Röntgenuntersuchung veranlasst?
- Ablauf: Wie funktioniert digitales Röntgen?
- Unterschiede, Vorteile, Nachteile: analoges vs digitales röntgen
- Strahlenbelastung: ist digitales Röntgen schädlich?
- Digitales Röntgen vs Ultraschall
- Digitales Röntgen vs MRT
- Digitales Röntgen vs CT vs MRT
- Qualitätssicherung: Abnahmeprüfung und Konstanzprüfung
- Seit wann gibt es digitales Röntgen?
In der Zahnmedizin und allen anderen Fachgebieten ist digitales Röntgen der Standard, denn analog hat schon lange ausgedient und das aus gutem Grund. Die digitale Radiographie bringt mehr Vor- als Nachteile mit sich, allen voran eine geringere Strahlenbelastung. Dies ist ein wichtiger Faktor, da ionisierende Röntgenstrahlung ab einer bestimmten Strahlendosis schädlich sein kann. Um das Gesundheitsrisiko möglichst gering zu halten, gibt es verschiedene Qualitätssicherungen, wie z. B. die Abnahmeprüfung, die Konstanzprüfungen oder das ALARA-Prinzip. Worin sich die Computer- und die Direktradiographie unterscheiden und noch vieles mehr, das erfahren Sie hier!

Definition: Was ist digitales Röntgen?
Digitales Röntgen ist ein bildgebendes Verfahren aus der Radiologie, bei dem die Röntgenbilder nicht mit Hilfe eines analogen Röntgenfilms, sondern mit einer Speicherfolie oder einem Röntgendetektor entstehen. Diese Technik bietet viele Vorteile ggü. dem analogen röntgen, wie z. B. die geringere Strahlenbelastung, und hat sich bereits fest in der Röntgendiagnostik etabliert. Es gibt verschiedene Arten von digitalen Röntgengeräten, deren Auswahl sich je nach der zu untersuchenden Körperregion bestimmt. Ein Zahnarzt nutzt andere Röntgensysteme als ein Human- oder Veterinärmediziner.
Info: Die Bezeichnung “digitale Radiographie” ist ein Synonym für digitales Röntgen. Damit ist der Prozess des Durchstrahlens des Patientenkörpers mit ionisierender Röntgenstrahlung gemeint. Die Radiologie (auch Strahlenheilkunde genannt) hingegen ist ein medizinischer Fachbereich, der das explizite Untersuchen von Patienten mit Hilfe von bildgebenden Medizingeräten zum Zweck hat.
Wann wird eine Röntgenuntersuchung veranlasst?
Digitales Röntgen wird von einem Arzt durchgeführt, um pathologische Befunde im Körperinneren in Form eines digitalen Röntgenbildes sichtbar zu machen, um anschließend eine Diagnose zu stellen. Neben der Röntgendiagnostik, kann Röntgenstrahlung auch therapeutisch im Rahmen einer Strahlentherapie bei der Behandlung von Krebs eingesetzt werden.
Klassische Anwendungsfälle der konventionellen Radiographie sind bspw. Skelettaufnahmen (Knochen), Thoraxaufnahmen (Brustkorb, Lunge), Venendarstellung (Phlebographie) oder die Darstellung des Magen-Darm-Traktes. Daneben gibt es noch spezielle Anwendungsfälle, wie z. B.:
- dreidimensionales Röntgen mit einem CT-Gerät (Computertomographie)
- Bruströntgen mit einem Mammographiegerät (Mammographie)
- intraoperative Röntgen-Bildgebung mit einem C-Bogen
- Durchleuchtungsdiagnostik mit einem Durchleuchtungsgerät (Fluoroskopie)
- Gefäßdarstellung (in der Regel mit Kontrastmittel) während eines invasiven Verfahren mit einem Angiographiegerät (Angiographie)
Zahnmedizin
Auch in der Zahnmedizin gehört digitales Röntgen zur Routine. Hier kommen allerdings spezielle Zahnarzt-Röntgengeräte zum Einsatz, die speziell für die Untersuchung von Zähnen und Kiefern konzipiert worden sind.
| Röntgenverfahren | Röntgengerät | Besonderheiten |
|
|
|
|
|
|
|
|
Im Vergleich zwischen den einzelnen Fachrichtungen, findet digitales Röntgen in Deutschland vor allem in der Zahnmedizin statt. Die Anzahl an Röntgenuntersuchungen in der Zahnmedizin stiegen zwischen 2012 - 2016 von 53 Mio auf 59 Mio an.:
- Jahr 2012
- Zahnmedizin: 53 Mio
- Restliche Fachgebiete: 82 Mio
- Jahr 2014
- Zahnmedizin: 57 Mio
- Restliche Fachgebiete: 83 Mio
- Jahr 2016
- Zahnmedizin: 59 Mio
- Restliche Fachgebiete: 78 Mio
Veterinärmedizin
Digitales röntgen in der Veterinärmedizin kann auf zwei Wegen stattfinden: große Tiere (Pferde, Rinder usw.) können mit einem mobilen Röntgengerät am Point Of Care (Stall, Weide usw.) geröntgt werden. Das ist ein großer Vorteil, da der Transport von Großtieren in eine Tierklinik relativ aufwendig ist. Kleine Tiere (Hunde, Katzen usw.) werden vom Tierarzt in der Regel in der Tierarztpraxis auf einem Röntgentisch geröntgt.
Ablauf: Wie funktioniert digitales Röntgen?
Die Röntgenstrahlung wird in der Röntgenröhre (Strahlenquelle) erzeugt und besteht aus elektromagnetischen Wellen, ähnlich dem sichtbaren Licht. Röntgenstrahlen sind jedoch energiereicher und können den Körper des Patienten durchdringen. Digitales Röntgen dient dazu, Röntgenbilder von Geweben und Strukturen aus dem Körperinneren zu erzeugen. Nachdem die Strahlen den Körper durchdrungen haben, treffen sie auf ein Bildempfängersystem (Speicherfolie oder Röntgendetektor). Je dichter das Gewebe (Organe, Hohlräume, Knochen, Zähne usw.) ist, desto weniger Röntgenstrahlung lässt es hindurch. Knochen erscheinen daher weiß auf dem Röntgenbild, Flüssigkeiten hingegen grau.
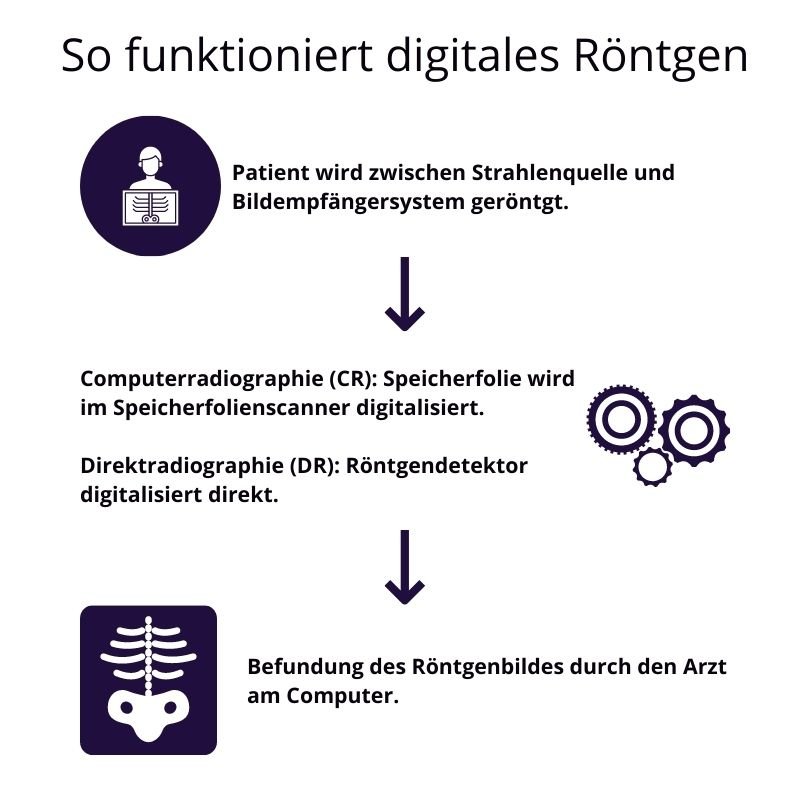
Der Ablauf der Röntgenuntersuchung beim klassischen Röntgen ist wie folgt:
- Der Patient befindet sich zwischen Strahlenquelle und Bildempfängersystem. Je nach Röntgengerät kann die Röntgenaufnahme in liegender, stehender oder sitzender Position aufgenommen werden.
- Die schmerzfreie Röntgenstrahlung durchdringt das betreffende Körperteil, trifft auf das Bildempfängersystem und wird anschließend zu einem Röntgenbild digitalisiert.
- Das digitale Röntgenbild wird von einem Arzt im Rahmen der Röntgendiagnostik befundet
Die Funktionsweise der Röntgenbilderzeugung unterscheidet sich danach, ob ein Speicherfoliensystem oder ein Röntgendetektor verwendet wird.
Computer-Radiographie mit einer Speicherfolie
Die Computer-Radiographie (CR) ist eine digitales Bildgebungs- und Diagnosetechnologie, bei dem eine Speicherfolie durch Röntgenstrahlung belichtet wird. Die Speicherfolie trägt sozusagen die Bildinformationen, die anschließend in einem Speicherfolienscanner ausgelesen und erst dann digitalisiert werden. Die Speicherfolie ist wiederverwendbar und wird nach jedem Auslesevorgang gelöscht. Nachdem die Bilddaten an den Computer auf elektronischem Wege übermittelt wurden, wird das fertige Röntgenbild vom Arzt befundet.
Die Speicherfolie besteht aus einer Phosphorplatte. Die darin enthaltenen Röntgenleuchtstoffe (Barium-Fluor-Bromid-Kristalle) sind fluoreszierend, können also Licht emittieren, wenn sie mit Röntgenstrahlen bestrahlt werden. Ein sogenanntes “latentes Bild” entsteht. Die Phosphorplatte ist in ein robustes Kunststoffgehäuse gefasst, sodass digitales Röntgen in der Veterinärmedizin vor allem mit CR-Technologie durchgeführt wird.
Für den Auslesevorgang wird die lichtempfindliche Speicherfolie aus der lichtdichten Kassette genommen und in den Speicherfolienscanner getan. Nacheinander werden die Pixel der Speicherleuchtstoffplatte stimuliert. Ein Lichtleiter überträgt das emittierte Licht zu einer Photomultiplier-Röhre (PMT). Ein Filter vor dem PMT absorbiert das reflektierte Laserlicht und überträgt das Licht der Phosphoremission. Im PMT wird das Lichtsignal in ein elektrisches Signal umgewandelt, verstärkt, digitalisiert und in einer Computerdatei gespeichert bzw. direkt an den Computer versendet.
Direktradiographie mit einem Röntgendetektor
Bei der Direktradiographie (DR) fungiert ein Röntgendetektor als Bildempfängersystem. Der Detektor wandelt die Röntgenstrahlung direkt in elektronische Bilddaten um, sodass die Röntgenbilder innerhalb weniger Sekunden am Monitor befundet werden können. Digitales Röntgen mit DR spart im Gegensatz zur CR einen Arbeitsschritt und somit Zeit ein.
Die digitale Direkt-Radiographie unterscheidet weiter zwischen direkten und indirekten Röntgendetektoren. Indirekte liefern aufgrund einer Signalaufspreizung eine schlechtere Ortsauflösung. Nähere Informationen dazu finden Sie bei unseren Röntgen-Detektoren.
Info: Analoge Röntgensysteme können durch ein Speicherfoliensystem oder ein Detektorensystem aufgerüstet werden. Die Aufrüstung ist günstiger als der Neukauf eines digitalen Röntgen-Systems.
Unterschiede, Vorteile, Nachteile: analoges vs digitales röntgen
Analoges Röntgen ist sehr zeitaufwendig, da das Bildempfängersystem ein analoger Röntgenfilm ist. Dieser muss zunächst in einem Entwicklerbad unter Zuhilfenahme von Röntgenchemikalien entwickelt werden. Anschließend erhält man (nur) ein analoges Hardcopy-Röntgenbild, welches im Leuchtkasten befundet werden kann.
Im Unterschied dazu hat digitales Röntgen mit Speicherfolie oder Detektor den Vorteil, dass die Röntgenbilder digital zur Verfügung stehen. Dies Prozess geht nicht nur schneller von statten, sondern bringt noch weitere Vorteile mit sich, die wir in nachfolgender Tabelle für Sie zusammengefasst haben.
| Analoges Röntgen | Digitales Röntgen |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Zwar erfordert die Direktradiographie mit einem Detektor relativ hohe Investitionskosten (ca. 30.000 € für Detektor inkl. Software-Integration), doch diese amortisieren sich, je häufiger geröntgt wird. Ein CR-Speicherfolienscanner kostet bis etwa 10.000 € (Zahnmedizin) bzw. 20.000 € (Humanmedizin) zzgl. Kosten für die Speicherfolien. Während der Preis pro Röntgenbild bei DR bei 0,30 € - 1,50 € liegt, ist er bei CR mit 0,60 € - 1,55 € geringfügig höher und bei analogem Röntgen mit 2,50 € - 3,50 € am höchsten. Außerdem bietet ausschließlich DR die Möglichkeit, Tuberkoluse computergestützt zu erkennen.
Neben den relativ hohen Investitionskosten hat digitales Röntgen einen weiteren Nachteil: aufgrund der rasanten technischen Weiterentwicklung ist der “Drang” größer, sich in immer kürzeren Abständen ein neues Röntgensystem zuzulegen, da das alte nicht mehr auf dem neuesten Stand der Technik ist. Dazu gehört auch, dass Ärzte stets dazu lernen müssen. Passt man sich als Arzt nicht an und verweilt auf dem alten Stand, dann droht Arbeitslosigkeit oder Praxisinsolvenz. Alles in Allem bringt die "neue" Röntgentechnologie jedoch mehr Vor- als Nachteile mit sich, weswegen dieses Verfahren auch weltweit anerkannt und etabliert ist.
Strahlenbelastung: ist digitales Röntgen schädlich?
Digitales Röntgen transportiert ionisierende Strahlung, also Energie in Form von elektromagnetischen Wellen, durch den Körper des Patienten. Ionisierende Strahlen können schädlich sein, da sie in der Lage sind, Schäden in den Zellen und Organismen zu verursachen. Genauer gesagt können sie chemische Verbindungen aufbrechen oder Atome und Moleküle ionisieren. Unter Ionisierung versteht man das “Herausschlagen” von Elektronen aus der Hülle von Atomen. Das übriggebliebene Atom oder Molekül ist (kurzfristig) elektrisch positiv geladen. Als Ionen bezeichnet man elektrisch positiv geladene Teilchen.
Digitales Röntgen ist schädlich und es besteht ein geringes Risiko, dass Krebs verursacht werden kann. Die Röntgendiagnostik kann das Krebsrisiko bei einem Alter von 75 Jahren um 0,6 % - 1,8 % erhöhen. In Japan, wo die geschätzte jährliche Strahlenexposition weltweit am höchsten ist, liegt das Risiko sogar bei bis zu 3 %. In Anbetracht des medizinischen Nutzens der Röntgenbildgebung, ist dieses Risiko als gering zu bewerten.
Das Gesundheitsrisiko von digitalem Röntgen ist abhängig von der jeweiligen Strahlendosis sowie von dem zu untersuchenden Körperteil. Die Strahlenbelastung während einem CT ist größer, als bei der Knochendichtemessung. Bei einem Ganzkörper-Röntgen wird mehr Röntgenstrahlung vom Körper absorbiert, als beim Röntgen der Hand. Die nachfolgende Tabelle vergleicht verschiedene Röntgenuntersuchungen miteinander und gibt Aufschluss darüber, wie potenziell schädlich bzw. wie stark die Strahlenbelastung jeweils ist. “mSv” steht für die Einheit Millisievert.
| Röntgenuntersuchung | Mittlere Effektive Dosis (in mSv) | Dosis-Spanne (in mSv) |
| Knochendichtemessung (DXA) | 0,001 | 0.00 - 0.035 |
| Röntgen (Arm oder Bein) | 0,001 | 0.0002 - 0.1 |
| Orthopantomogramm (OPG) | 0,01 | 0.007 - 0.09 |
| Röntgen (Brust) | 0,1 | 0,05 - 0,09 |
| Röntgen (Bauch) | 0,7 | 0,04 - 1,1 |
| Mammogramm/Mammographie | 0,4 | 0,1 - 0,6 |
| Röntgen (Lendenwirbelsäule) | 1,5 | 0,5 - 1,8 |
| CT (Kopf) | 2 | 0,9 - 4 |
| CT (koronares Calcium-Scoring) | 3 | 1 - 12 |
| Nuklearmedizinische Knochenszintigrafie | 6,3 | / |
| CT (Wirbelsäule) | 6 | 1,5 - 10 |
| CT (Becken) | 6 | 3,3 - 10 |
| CT (Brust) | 7 | 4 - 18 |
| CT (Bauch) | 8 | 3,5 - 25 |
| CT (Kolonoskopie/Darmspiegelung) | 10 | 4,0 - 13,2 |
| CT (Angiogramm) | 16 | 5 - 32 |
| CT (Ganzkörper) | variabel | mind. 20 |
| Nuklearmedizinischer Herz-Stress-Test (Myokardszintigraphie) | 40,7 | / |
Die tatsächliche Strahlenbelastung hängt von vielen Faktoren ab, unter anderem vom Gerät selbst, von der Dauer der Untersuchung, von der Patienten-Körpergröße und von der Empfindlichkeit des betreffenden Gewebes.
Quelle: Mettler FA, et al. "Effective Doses in Radiology and Diagnostic Nuclear Medicine: A Catalog," Radiology (July 2008), Vol. 248, pp. 254–63.
Für Kinder ist Röntgenstrahlung vermutlich schädlicher, als für Erwachsene. Es gibt Anzeichen dafür, dass digitales Röntgen im Kindesalter das Risiko an Leukämie zu erkranken erhöhen kann. Die Autoren dieser Studie warnen jedoch selber davor, diese Aussage mit Vorsicht zu genießen.
Ein ungeborenes Kind reagiert noch empfindlicher auf digitales Röntgen. Dies lässt sich daran ablesen, dass der Gesetzgeber in § 69 StrlSchV explizit den Schutz von schwangeren und stillenden Personen, die beruflich bedingt einer höheren Röntgenstrahlung ausgesetzt sind, vorschreibt. Nachfolgend haben wir konkrete Grenzwerte und Aussagen über die Schädlichkeit von Röntgenstrahlung für Schwangere bzw. den Fötus zusammengetragen:
- § 31a Abs. 4 - Röntgenverordnung (die RöV ist seit dem 30.12.2018 nicht mehr gültig!)
- Bei gebärfähigen Frauen darf die über einen Monat kumulierte Dosis der Gebärmutter den Grenzwert von 2 Millisievert nicht überschreiten. Für ein ungeborenes Kind, das aufgrund der Beschäftigung der Mutter einer Strahlenexposition ausgesetzt ist, darf die Äquivalentdosis vom Zeitpunkt der Mitteilung der Schwangerschaft bis zu deren Ende den Grenzwert von 1 Millisievert nicht überschreiten. Als Äquivalentdosis des ungeborenen Kindes gilt die Organdosis der Gebärmutter der schwangeren Frau
- United States Nuclear Regulation Commission
- die Gesamtexposition des Fötus während der Schwangerschaft sollte weniger als 5,0 mSv (500 rem) betragen
Info: Gray = Einheit für aufaddierte Dosisleistung an einem Körper, Sievert = Einheit für Äquivalentdosis (biologische Wirkung ionisierender Strahlung auf den Menschen) und effektive Dosis (stochastischer Strahlenwirkungen)
Erst ab einer Strahlendosis von > 0,1 Gray kann Röntgenstrahlung schädlich auf den Fötus einwirken, so das Center for Disease Control. Ab einer Dosis von 0,5 Gray kann der Fötus ernsthaft geschädigt werden. Mögliche Folgen wären Wachstumseinschränkungen, Fehlbildungen, beeinträchtigte Gehirnfunktionen und/oder Krebs. Ein Fötus ist vor allem dann anfällig für gesundheitliche Beeinträchtigungen durch digitales Röntgen, wenn er sich noch in der Organogenese (2 - 7 Wochen nach der Empfängnis) und in der frühen Fetalperiode (8 - 15 Wochen nach der Empfängnis) befindet. Demnach sind gesundheitliche Risiken während der Schwangerschaft für den Fötus ab einem bestimmten Grenzwert nicht auszuschließen, wodurch eine Röntgenuntersuchung nur dann erfolgen sollte, wenn es unumgänglich ist. Möglicherweise ist die strahlenfreie Kernspintomographie eine Alternative. Was letzten Endes die beste Option für den Fötus und die Schwangere ist, sollte mit einem Arzt besprochen werden. Muss geröntgt werden, dann sollte die Strahlenexposition möglichst gering gehalten werden, indem das zu untersuchende Körperteil genau eingegrenzt wird und die Mutter eine Bleischürze (wenn geeignet) trägt.
Unabhängig davon hat sich jeder Arzt, der digital röntgt, an dem rechtsverbindlichen ALARA-Prinzip (As Low As Reasonably Achievable) zu orientieren: er muss die Röntgenuntersuchung rechtfertigen können, die Strahlendosis so weit wie möglich reduzieren und jede unnötige Strahlendosis vermeiden.
Um das Gesundheitsrisiko von beruflich strahlenexponierten Personen durch Röntgenstrahlung möglichst gering zu halten, hat das Bundesamt für Strahlenschutz Dosisgrenzwerte definiert. Je nach Höhe der Strahlendosis können akute Strahlenschäden (deterministische Strahlenwirkungen) auftreten, die durch medizinisches digitales Röntgen allein allerdings nicht erreicht werden.
| Strahlendosis | Akute Strahlenschädigung |
| 100 mSv | Unterer Schätzwert des Schwellenwerts für Schädigungen eines Ungeborenen |
| 1.000 mSv | Bei akuter Exposition treten ab diesem Schwellenwert akute Strahleneffekte auf (zum Beispiel Kopfschmerzen, Übelkeit, Erbrechen) |
| 2.000 mSv | Bei akuter Exposition treten ab diesem Schwellenwert Hautrötungen auf |
| 3.000 - 4.000 mSv | Ohne medizinische Eingreifen sterben bei dieser Dosis 50 Prozent der exponierten Personen nach 3-6 Wochen, wenn es sich um eine in kurzer Zeit erfahrene Strahlenbelastung handelt (LD50) |
| > 8.000 mSv | Ohne entsprechende medizinische Behandlung bestehen nur geringe Überlebenschancen, wenn es sich um eine in kurzer Zeit erfahrene Strahlenbelastung handelt |
Digitales Röntgen wird bei einigen Untersuchungen in Kombination mit Röntgenkontrastmitteln veranlasst. Diese können Gewebe und Organe mit geringen Dichteunterschieden besser sichtbar machen. Kontrastmittel, wie z. B. Iohexol, können verzögerte Nebenwirkungen hervorrufen, die sich in der Regel kutan (die Haut betreffend) äußern: Hautausschlag, Hautrötung und Hautschwellung. Gelegentlich traten bei Gabe von Iohexol auch Übelkeit, Erbrechen und Schwindel auf.
Jeder auf der Erde lebende Mensch ist auch der natürlichen Strahlung seiner Umwelt ausgesetzt. Die jährliche effektive Dosis durch natürliche Strahlung in Deutschland beträgt 2,1 mSv. Abhängig von Wohnort, Ernährungs- und Lebensgewohnheiten reicht die Spanne von 1 mSv - 10 mSv. Wildbret und vor allem Pilze sind aufgrund der Reaktorkatastrophe von Tschernobyl überdurchschnittlich hoch radioaktiv (Cäsium-137) belastet.
Da digitales Röntgen schädlich sein kann, wird Patienten das Führen eines Röntgenpasses empfohlen. Der Röntgenpass dokumentiert alle am Patienten durchgeführten Röntgenuntersuchungen, sodass mögliche Doppeluntersuchungen vermieden werden und die Strahlenbelastung nicht unnötig vergrößert wird. Allgemein überwiegt jedoch der Nutzen von diagnostischem Röntgen ggü. möglichen Gesundheitsrisiken.
Digitales Röntgen vs Ultraschall
Digitales Röntgen kann Knochenbrüche diagnostizieren, doch das ist auch mit Ultraschall möglich. Diese Metaanalyse liefert starke Hinweise darauf, dass Ultraschall die Frakturdiagnostik für bestimmte Indikationen unterstützen kann. Das ist insofern eine wichtige Erkenntnis, da ein Ultraschallgerät keine schädliche Röntgenstrahlung verstrahlt und dieses Verfahren somit patientenschonender ist. Hinzu kommt, dass Ultraschall leicht zu erlernen, ein Ultraschallgerät in vielen Praxen verfügbar und kostensparend ist.
Alternativ zur digitalen Radiographie kann in einem ersten Untersuchungsschritt die Sonographie genutzt werden. So ein Vorgehen hätte, bezugnehmend auf die Metaanalyse, in 56 % der Untersuchungen zu einer reduzierten Strahlenbelastung von richtig-negativ befundeten Patienten geführt. In 4 % der Untersuchungen (falsch-negative Patienten) würde dies jedoch möglicherweise zu einer Verlängerung der Therapie führen. Die Ultraschallbildgebung ist allerdings bei Hand- und Fußfrakturen eher ungeeignet. Im Gegensatz zu Erwachsenen konnte bei Kindern und Jugendlichen eine höhere Diagnosegenauigkeit festgestellt werden. Zusammenfassend wären die größten Nutznießer bei der Nutzung von Ultraschall zur Frakturdiagnose Kinder und Jugendliche mit vermuteten Frakturen der langen Röhrenknochen, der Extremitäten sowie oberflächlich gelegener Knochen.
Auch eine weitere Metastudie kommt zu dem Fazit, dass Point Of Care Ultraschall ein wichtiges Screening-Tool für ggf. weiterführende Untersuchungen sein kann. Zur Überraschung der Autoren der Studie konnte Ultraschall bei Rippenfrakturen, Schienbein- und Wadenbeinfrakturen, Pneumothorax, Lungenentzündung und bei Patienten mit pleuritischen Schmerzen digitales Röntgen übertreffen.
Digitales Röntgen vs MRT
Alternativ zum digitalen Röntgen kann vom Arzt auch eine MRT-Untersuchung (Magnetresonanztomographie, Kernspintomographie) veranlasst werden. Der Hauptunterschied zum konventionellen Röntgen mit ionisierender Strahlung ist, dass das MRT gänzlich ohne ionisierende Röntgenstrahlung auskommt, da es nur mittels eines ungefährlichen Magnetfeldes und Radiowellen funktioniert. Ob nun digitales Röntgen oder MRT das beste Verfahren ist, ist ein Vergleich der hinkt. Jedes Verfahren hat seine Vor- und Nachteile.
Während digitales Röntgen primär bei Verdacht auf Knochenbruch durchgeführt wird, ist es bei einem MRT der Verdacht auf Weichteilverletzungen. Bei Verletzungen unbekannter Ursache wird eher ein CT-Scan veranlasst.
| Eigenschaft | MRT | Digitales Röntgen |
| Strahlenbelastung | nein | ja |
| Untersuchungsdauer | 20 - 60 Min, je nach zu untersuchenden Körperteil | wenige Sekunden |
| Anwendung | Sportverletzungen und Weichteiluntersuchungen: z. B. Bänder- und Sehnenverletzungen, Knorpelverlust, Rückenmarksverletzungen, Hirntumore | Knochenbrüche, krankes Gewebe, Lungenentzündung |
| Details Weichteile | mehr Details (als ein CT) | nein, nur Knochen und dichtes Gewebe |
| Details knöchernen Strukturen | weniger Details | mehr Details |
| Veränderung der Bildebene ohne den Patienten zu bewegen | MRT-Geräte können Bilder in jeder Ebene erzeugen. Darüber hinaus kann die isotrope 3D-Bildgebung auch eine multiplanare Reformation erzeugen | nein |
Für Patienten mit Klaustrophobie oder sensiblen Ohren ist ein MRT weniger geeignet, da die Untersuchung in einer relativ beengten Röhre stattfindet. Zudem werden laute Klopf- und Brummgeräusche verursacht. Ein offenes MRT-Gerät wäre jedoch eine Alternative, da dieses aufgrund der offenen Konstruktion bequemer ist, als ein geschlossenes. Trägt ein Patient magnetische Implantate oder einen implantierten Defibrillator in sich, dann kann ein MRT möglicherweise nicht durchgeführt werden, da es zu Fehlfunktionen des Implantats kommen kann.
Digitales Röntgen vs CT vs MRT
Die CT (Computertomographie) ist eine Sonderform des digitalen Röntgens und nimmt mehrere Schnittbilder aus jeweils einer neuen Körperschicht in Serie auf. Das Schichtbildverfahren erlaubt eine dreidimensionale Darstellung des Körpers mit einer Detailtiefe, die höher ist als bei konventionellem Röntgen. Im Gegenzug ist allerdings auch die Strahlenbelastung höher und somit potenziell schädlicher.
Aufgrund der hohen Detailtreue und der Untersuchungsdauer von nur ca. 1 Minute, wird das CT in der Regel bei körperlichen Traumata auf der Notfallstation am Patienten durchgeführt. Es kann pathologische Veränderungen wie z. B. Blutgerinnsel oder Organverletzungen aufzeigen. Im Gegensatz zum klassischen Röntgen werden auch Knochenbrüche einschließlich subtiler Frakturen sichtbar gemacht.
Digitales Röntgen in Form einer Computertomographie eignet sich für Patienten, die nicht für ein MRT in Frage kommen. Aufgrund des starken Magnetfeldes in einem MRT-Gerät sollten Menschen mit Metallimplantaten, Herzschrittmachern oder anderen implantierten Geräten darin nicht untersucht werden. In einem solchen Fall kann die Funktion des implantierten Gerätes gestört werden. Allerdings ist bei der Darstellung von Weichteilen die Qualität von einem CT geringer, als bei einem MRT.
Qualitätssicherung: Abnahmeprüfung und Konstanzprüfung
Röntgensysteme müssen sich einer regelmäßig durchzuführenden Qualitätssicherung unterziehen, damit eine gleichbleibend hohe Bildqualität von Röntgenbildern über die Zeit aufrechterhalten bleibt. Da digitales Röntgen nicht ungefährlich sein kann, soll damit ebenso sichergestellt werden, dass die Vorgaben zur Strahlendosis eingehalten werden. Die rechtliche Grundlage für die technischen Prüfungen sind in der Verordnung zum Schutz vor der schädlichen Wirkung ionisierender Strahlung (Strahlenschutzverordnung, StrlSchV) niedergeschrieben.
Vor der ersten Inbetriebnahme muss eine Abnahmeprüfung des Gerätes durchgeführt werden. Die Abnahmeprüfung kann durch den Hersteller oder Lieferanten erfolgen. Ist dies nicht möglich, hat der Strahlenschutzverantwortliche dafür zu sorgen, dass eine gleichwertige Prüfung durch eine Person mit der erforderlichen Fachkunde im Strahlenschutz erfolgt. Ziel der Abnahmeprüfung ist, dass die erforderliche Bildqualität mit möglichst geringer Strahlenexposition erreicht wird. Zusätzlich werden bei der Abnahmeprüfung Bezugswerte für die Konstanzprüfung festgelegt.
Nach erfolgreicher Abnahmeprüfung müssen die Röntgenanlage sowie das Bildwiedergabegerät (Befundmonitor) regelmäßig Konstanzprüfungen absolvieren. Hierdurch wird überprüft, ob die gemessenen repräsentativen Kenngrößen innerhalb der zulässigen Toleranzen der Bezugswerte liegen. Die alte Röntgenverordnung (RöV) sah eine monatlich durchzuführende Konstanzprüfung vor, doch die RöV wurde durch die StrlSchV ersetzt, die keine konkreten Informationen zu den Prüfintervallen enthält. Dennoch verlinkt das BMUV auf einen Richtlinientext, der sich auf die alte Röv bezieht. Zu der Frage, wie oft eine Konstanzprüfung durchzuführen ist, hierauf die Antworten gemäß § 16 Abs. 3 RöV:
In regelmäßigen Zeitabständen, mindestens jedoch monatlich, ist eine Konstanzprüfung durchzuführen, …
Bei einer Röntgeneinrichtung nach § 3 Abs. 4 ist zusätzlich regelmäßig, mindestens jedoch jährlich, der Übertragungsweg auf Stabilität sowie auf Konstanz der Qualität und der Übertragungsgeschwindigkeit der übermittelten Daten und Bilder zu prüfen.
Bei der Filmverarbeitung in der Heilkunde ist die Konstanzprüfung arbeitstäglich und in der Zahnheilkunde mindestens arbeitswöchentlich durchzuführen.
| Inhalt | Strahlenschutzverordnung | Erklärung |
| Anforderungen an die Ausrüstung bei der Anwendung am Menschen | § 114 |
|
| Qualitätssicherung vor Inbetriebnahme (Abnahmeprüfung) | § 115 |
|
| Konstanzprüfung | § 116 |
|
| Aufzeichnungen | § 117 |
|
| Bestandsverzeichnis | § 118 |
|
Seit wann gibt es digitales Röntgen?
Eastman Kodak hat digitales Röntgen erfunden und ließ es sich bereits im Jahr 1973 patentieren. Das erste CR-System namens “Fuji CR-101” wurde Ende der 1970er/Anfang der 1980er von Fuji Electric Corp. (Fujifilm) in Japan produziert und vermarktet. Philips sicherte sich eine Lizenz von Fujifilm und vermarktete das selbe CR-System unter dem Namen “PMS CR” in Europa und Amerika. Im Jahr 2007 fand die Einführung der digitalen Direktradiographie (DR) statt.
- 1895 – Entdeckung der Röntgenstrahlung durch Wilhelm Conrad Röntgen in Würzburg
- 1983 – Fujifilm Medical Systems begann mit der phosphorstimulierten Radiographie in Kliniken
- 1987 – Die digitale Radiographie (DR) wurde erstmals in der Zahnarztpraxis eingesetzt
- 1995 – Das weltweit erste dentale digitale Panoramasystem wurde von der französischen Firma Signet eingeführt
- 2001 – Das erste kommerzielle indirekte CsI-FPD (Caesiumiodid-Detektor) für die allgemeine Radiographie und Mammographie wurde genutzt
- 2003 – “Schick Technologies” stellt drahtlose CMOS-Detektoren (für Zahnarztpraxen) zur Verfügung
- 2007 – Einführung der Direktradiographie